L’encefalite virale da zecche (Tick-borne encephalitis - TBE) è una malattia infettiva virale che colpisce il sistema nervoso centrale (SNC) e può causare sintomi neurologici anche gravi. La malattia, endemica in gran parte dell’Europa e dell’Asia, è causata da un arbovirus della famiglia Flaviviridae (TBEV), che viene trasmesso all’uomo tramite il morso di zecche infette (Ixodes ricinus e Ixodes persulcatus) o, in casi molto rari, tramite il consumo di latte o prodotti a base di latte non pastorizzato. Il periodo d’incubazione dura in media 7 giorni, ma può prolungarsi fino a 28; se l’infezione è stata contratta per via alimentare, il periodo d’incubazione generalmente è più breve, intorno a 4 giorni.
La malattia clinica ha un andamento tipicamente bifasico, con un periodo iniziale in cui possono essere presenti sintomi simil-influenzali aspecifici quali febbre, malessere, anoressia, dolori muscolari, mal di testa, nausea e/o vomito che dura mediamente 5 giorni. In un terzo dei casi, dopo una temporanea scomparsa di questi sintomi, una ricomparsa della febbre qualche giorno dopo segna l'inizio della seconda fase della malattia, in cui si ha l’interessamento del SNC e compaiono sintomi specifici, la cui gravità aumenta generalmente con l’età, che vanno dalla meningite lieve all’encefalite grave, con o senza paralisi nervosa e mielite e con sequele anche a lungo termine (1). Questi sintomi, nonché il loro potenziale impatto a lungo termine sulla salute dei pazienti, sottolineano la rilevanza dell’encefalite virale da zecche per la sanità pubblica, e la necessità di agire a livello di prevenzione.
Nel 2012, il Centro europeo per la prevenzione e il controllo delle malattie (ECDC) ha incluso la TBE nell’elenco delle malattie soggette a notifica nell’UE (2); in Italia, dal 2017 è stata istituita una sorveglianza nazionale delle infezioni da virus TBE. Una corretta diagnosi è quindi un prerequisito fondamentale per garantire una accurata valutazione epidemiologica e una tempestiva individuazione dei casi di infezione; a causa di sintomi spesso non specifici, soprattutto nella prima fase della malattia, la diagnosi però non è semplice, e molto spesso il rischio di TBE viene sottostimato.
La diagnosi di TBE si basa principalmente sull'alto sospetto clinico confermato mediante saggi sierologici e molecolari su siero/sangue e liquido cefalorachidiano (2,3). Dopo l'infezione da TBEV, sono spesso presenti, nella fase iniziale della malattia, leucopenia e/o trombocitopenia e i parametri di funzionalità epatica possono essere alterati. In questa prima fase, viremica, che precede la sieroconversione e la comparsa delle manifestazioni a livello del sistema nervoso centrale, l'RNA virale può essere rilevato nel sangue o siero del paziente con test molecolari specifici (test NAT, Nucleic Acid Test), quali la reazione a catena della polimerasi (RT-PCR).
La RT-PCR nel sangue può essere dirimente per il rilevamento del TBEV nella fase iniziale del TBE, ma non ha valore diagnostico nella seconda fase dell’infezione, quando, in realtà, la maggior parte dei pazienti giunge invece all’attenzione del medico. Una volta che i sintomi neurologici sono manifesti, infatti, l'RNA del TBEV difficilmente viene rilevato nel sangue, sebbene una viremia persistente sia stata osservata in caso di immunocompromissione (4). In alcuni casi, è possibile rilevare in questa seconda fase la presenza dell’RNA virale nel liquido cefalorachidiano, se raccolto precocemente, o nelle urine (5).
La conferma di una sospetta infezione da TBEV si basa quindi, normalmente, sulla rilevazione di anticorpi IgM e IgG specifici per TBEV nel siero, utilizzando prevalentemente test immunoenzimatici (ELISA). Anticorpi di tipo IgM possono essere rilevati nel sangue dal momento della comparsa dei sintomi neurologici (solitamente entro 6 giorni dai sintomi) fino ad alcuni mesi dopo l’infezione, mentre gli anticorpi IgG persistono per tutta la vita e hanno effetto protettivo; variazioni interindividuali nella produzione e nelle cinetiche anticorpali sono tuttavia state descritte. Questi test sierologici dimostrano in genere una buona sensibilità, ma possono dare problemi di interpretazione a causa di una estesa reattività crociata tra flavivirus e del cosiddetto fenomeno del peccato antigenico originale che si verifica nel corso di infezioni sequenziali con – o precedenti vaccinazioni contro – altri flavivirus.
In questi casi, per evitare risultati falsi positivi, è raccomandata l’esecuzione di test di neutralizzazione di conferma, che vengono effettuati però solo da laboratori specializzati (3).
Un ulteriore fattore confondente la diagnosi può essere una pregressa vaccinazione con TBE. Gli attuali vaccini anti TBE disponibili in Europa hanno dimostrato infatti risposte immunitarie durature nel tempo, con persistenza di anticorpi neutralizzanti per oltre 5 anni. I pazienti che, nonostante la vaccinazione, sviluppano una TBE (breakthrough vaccinali) presentano una risposta immunologica caratterizzata da un ritardato sviluppo della risposta IgM specifica, insieme a un rapido aumento degli anticorpi IgG nel siero (6).
La diagnosi differenziale tra immunità indotta da vaccinazione e quella da infezione non è purtroppo possibile con i normali test diagnostici attualmente disponibili; il test di avidità delle IgG può essere di aiuto nella diagnosi nei casi dubbi (7). Recentemente sono allo studio dei sistemi che permetterebbero di discriminare la risposta IgG e IgM nei confronti della proteina virale NS1, presente nelle infezioni in vivo, ma non nei preparati vaccinali a virus inattivato disponibili in Europa (8).
Nei casi in cui, per confermare la diagnosi, la ricerca di anticorpi nel siero non sia sufficiente, la dimostrazione di una sintesi intratecale di anticorpi anti TBEV può confermare la diagnosi di infezione neurologica. Nel liquido cefalorachidiano, la produzione di IgM ha un picco più tardivo rispetto al sangue, indicativamente rilevabile dopo 2 settimane (9).
L’analisi del liquido cefalorachidiano, nella fase di coinvolgimento del SNC, può evidenziare inoltre un leggero aumento delle proteine e livelli normali di glucosio e lattato, mentre caratteristica dell’infezione è la presenza di moderata pleocitosi (> 5x106 cell/L); analisi del sangue mostrano una conta piastrinica pressoché normale e solo un eventuale modesto aumento dei leucociti.
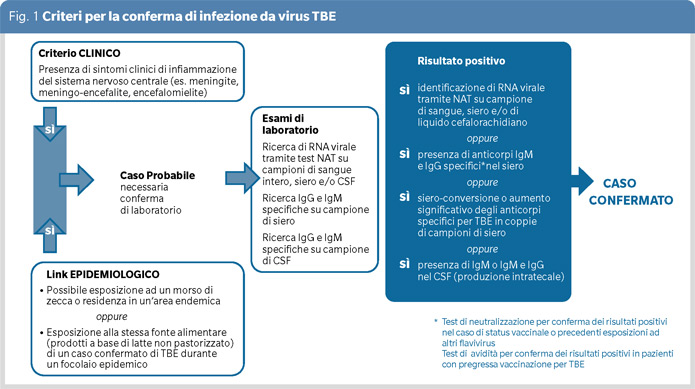
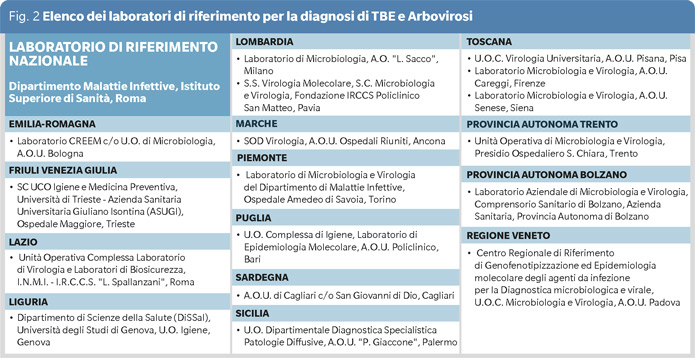
I criteri di laboratorio per la conferma di infezione da TBEV (Figura 1) sono indicati nel Piano Nazionale di prevenzione, sorveglianza e risposta alle Arbovirosi (PNA) 2020-2025 (10), così come l’iter informativo da seguire. Quando un medico, sulla base dei criteri clinici ed epidemiologici, sospetta un caso di TBE, deve segnalarlo tempestivamente all’Azienda sanitaria competente e predisporre gli accertamenti diagnostici di laboratorio. Gli opportuni campioni andranno inviati al laboratorio di riferimento regionale oppure al laboratorio di riferimento nazionale, presso l’Istituto Superiore di Sanità. L’elenco dei laboratori di riferimento è riportato in figura 2 ed è consultabile nel PNA (10). Non appena eseguiti i saggi di conferma, il laboratorio invierà i risultati alla struttura sanitaria richiedente che trasmetterà poi il risultato alle autorità regionali competenti, secondo il flusso stabilito dalle singole regioni. I casi probabili e confermati andranno segnalati al Ministero della Salute e all’Istituto Superiore di Sanità.
Le infezioni da TBEV richiedono una crescente attenzione sia per l’aumento della diffusione dei vettori che trasmettono la malattia, sia per le importanti ricadute sulla salute. Tuttavia il rischio di queste infezioni è spesso sottostimato, soprattutto nei bambini, e le infezioni vengono potenzialmente sotto-diagnosticate, in parte per la presenza di sintomi molto generici e aspecifici di malattia, ma anche forse per una scarsa consapevolezza della malattia, soprattutto al di fuori delle regioni endemiche.
Una diagnosi accurata di TBE è auspicabile per diversi aspetti, in primo luogo per consentire un adeguato riconoscimento e follow-up dei pazienti affetti, ma anche per le ricadute che una attività di diagnostica e sorveglianza efficiente rappresentano in termini di prevenzione.
- Gritsun TS, Lashkevich VA, Gould EA. Tick-borne encephalitis. Antiviral Res. 2003;57:129-46.
- Taba P, Schmutzhard E, Forsberg P, et al. EAN consensus review on prevention, diagnosis and management of tick-borne encephalitis. Eur J Neurol. 2017;24:1214-e61.
- Holzmann H. Diagnosis of tick-borne encephalitis. Vaccine. 2003;21(Suppl. 1):S36-S40.
- Caracciolo I, Bassetti M, Paladini G, et al. Persistent viremia and urine shedding of tick-borne encephalitis virus in an infected immunosuppressed patient from a new epidemic cluster in North-Eastern Italy. J Clin Virol. 2015:69:48-51.
- Veje M, Studahl M, Norberg P, et al. Detection of tickborne encephalitis virus RNA in urine. J Clin Microbiol. 2014;52:4111-4112.
- Remoli ME, Marchi A, Fortuna C, et al. Antitick-borne encephalitis (TBE) virus neutralizing antibodies dynamics in natural infections versus vaccination. Pathog Dis. 2015;73(2):1-3.
- Vilibic-Cavlek T, Barbic L, Stevanovic V, et al. IgG Avidity: an important serologic marker for the diagnosis of tick-borne encephalitis virus infection. Pol J Microbiol. 2016;65(1):119-21.
- Girl P, Bestehorn-Willmann M, Zange S, et al. Tick-Borne Encephalitis Virus Nonstructural Protein 1 IgG Enzyme-Linked Immunosorbent Assay for Differentiating Infection versus Vaccination Antibody Responses J Clin Microbiol. 2020;58(4):e01783-19.
- Günther G, Haglund M, Lindquist L, et al. Intrathecal IgM,IgA and Igb antibody response in tick-borne encephalitis. Long-term follow-up related to clinical course and outcome. Clin Diagn Virol. 1997;8:17–29.
- https://www.salute.gov.it/imgs/C_17_pubblicazioni_2947_allegato.pdf






