| |
|
|
| |
| Infezioni da virus epatitici e coinfezione con HIV |
| |
| figura 1 |
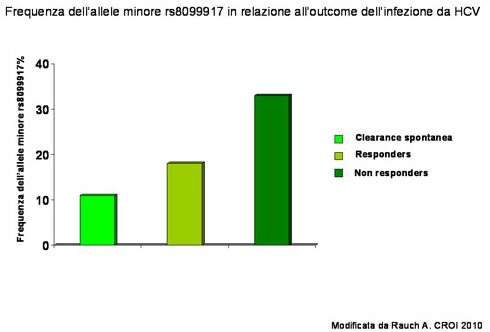 |
| |
| In particolare la presenza in tale locus dell’allele minore del polimorfismo rs8099917 (definito allele di rischio) sarebbe associato ad un maggior rischio di cronicizzazione, sia nel paziente monoinfetto per HCV, che nel paziente coinfetto HIV/HCV. Inoltre, i pazienti che presentavano maggiore frequenza dello stesso allele minore dimostravano di avere un più elevato rischio di fallimento terapeutico, rispetto ai soggetti con genotipo comune. Una possibile spiegazione secondo Rauch potrebbe essere la minore espressione e quindi produzione di interferone-lambda, che viene pertanto proposto come possibile futuro trattamento della epatite C cronica, essendo attualmente oggetto di trial di fase I. |
| |
| Qualche discrepanza è emersa dalle indagini genetiche nei pazienti con coinfezione (riferite da Natterman J, abstract 164 e Rallon N, abstract 165). Il gruppo spagnolo ha confermato la forte associazione di polimorfismi protettivi (CC vs CT/TT del locus rs12979860) con la clearance spontanea del virus C e con la risposta al trattamento antivirale, specie nei genotipi 1 e 4 (figura 2), mentre il gruppo tedesco non ha evidenziato, su 183 pazienti HIV/HCV, l’effetto protettivo sulla risposta alla terapia della infezione acuta da HCV, né della infezione cronica, come emerge dall’analisi multivariata, ove solo i genotipi non-1 si sono confermati significativamente associati alla SVR, pur mostrandosi un trend positivo (tabella 1). |
| |
| figura 2 |
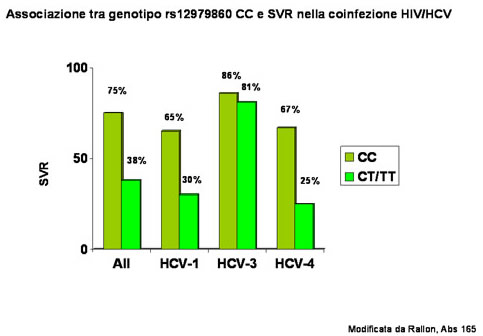 |
| |
| tabella 1 |
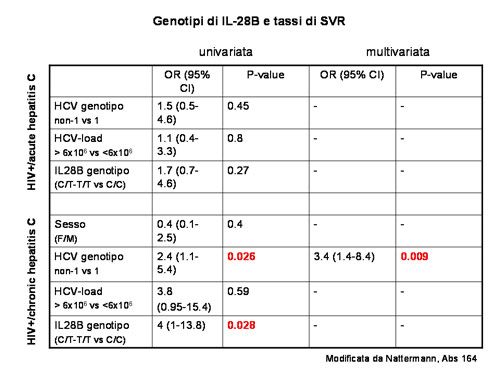 |
| |
| Un interessante studio italiano (Bellistri, abstract 654)
ha descritto, in 98 pazienti con coinfezione HIV/HCV, l’aumentata traslocazione microbica quale nuovo marcatore prognostico negativo di risposta precoce alla terapia con Peg-Interferone e ribavirina. I 44 pazienti che non raggiungevano una risposta precoce presentavano, oltre ai noti fattori prognostici di non risposta, anche valori plasmatici di sCD14 e lipopolisaccaridi significativamente superiori rispetto ai responder. Inoltre, è stata descritta una correlazione tra livelli di sCD14 e fibrosi avanzata (Rho 0.22; P=0.04) e con i genotipi sfavorevoli (1 e 4; Rho=0.2; P=0.05). |
| |
| Dalla relazione di Berenguer (abstract 167) su una vasta casistica di soggetti (n 1047) HIV/HCV coinfetti è emerso con grande chiarezza l’effetto protettivo della risposta sostenuta alla terapia con interferone e ribavirina sulla progressione della malattia da HIV e sulla mortalità per causa non epatica. I pazienti che non raggiungono una SVR presentano un rischio aumentato di nuovi eventi AIDS-correlati e della loro associazione con decessi per causa non epatica (tabella 2). I soggetti con SVR hanno, inoltre, una minore probabilità di raggiungere conte di CD4+ inferiori a 200 cell/mL, rispetto ai non-responders. |
| |
| tabella 2 |
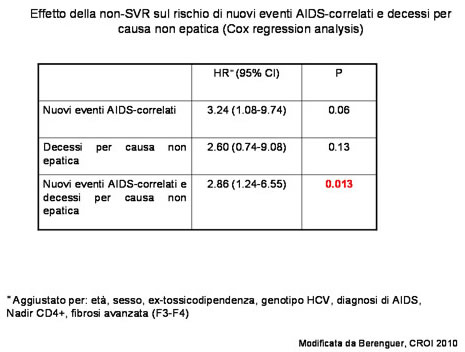 |
| |
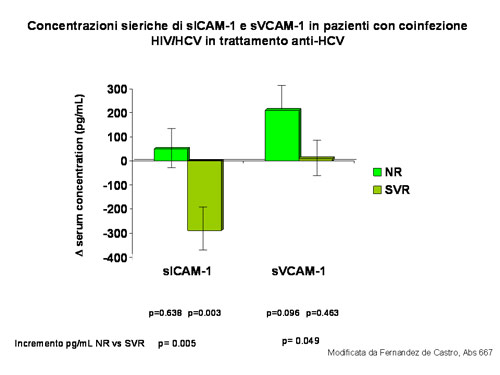
| Alcuni studi hanno focalizzato l’attenzione sui rischi cardiovascolari rappresentati dalla coinfezione HIV/HCV (de Castro Fernandez, abstract 667; Sico, abstract 668). Nel primo studio 2 marcatori plasmatici di rischio cardiovascolare (sICAM-1, soluble intercellular adhesion molecole, e sVCAM-1, soluble vascular cell adhesion molecole) sono stati valutati in 183 pazienti HIV/HCV positivi e confrontati con 24 controlli sani: gli autori concludono che, nella coinfezione HIV/HCV, si trovano valori più elevati dei livelli sierici di entrambi i marcatori, che tendono però a ridursi nei soggetti che rispondono al trattamento anti-HCV (figura 3). |
| |
| figura 3 |
 |
| |
| Le potenziali conseguenze cliniche di tale osservazione sono state indagate nel secondo lavoro che su una coorte di 8579 veterani con un follow up mediano di 7.3 anni, individua un maggiore rischio di eventi cerebrovascolari nei soggetti HIV+ (HR, 95%CI: 1.34) e HIV/HCV (HR, 95%CI: 2.08) rispetto ai non infetti. |
| |
| Infine, merita menzione la relazione di Rodriguez (abstract 170LB) su una nuova tecnica di sequenziamento ultrasensibile del genoma di HBV, in grado di evidenziare la presenza di mutazioni di resistenza ad adefovir che pre-esistono alla esposizione al farmaco in pazienti che successivamente sviluppano resistenza e fallimento alla terapia con adefovir. Il dato appare interessante, alla luce del fatto che le attuali linee guida per il trattamento della epatite B non raccomandano l’esecuzione di un test di resistenza basale pretrattamento, proprio per la scarsa sensibilità del test nell’evidenziare popolazioni mutate minoritarie. |
|
|
|
|
|
|