In Italia l’infezione da SARS-CoV-2 ha colpito più di 26 milioni di persone causando 192.210 decessi (dati al 18 ottobre 2023, fonte: Ministero Della Salute).
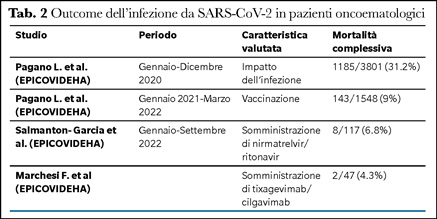
In questo contesto, i pazienti oncoematologici hanno rappresentato una popolazione ad elevato rischio a causa della loro intrinseca fragilità, delle terapie immunosoppressive e della necessità di frequenti accessi in ospedale per la somministrazione delle terapie. La mortalità per COVID-19 in questo gruppo di pazienti è elevata, con una percentuale che varia dal 32% al 61% nei diversi studi (1,2). Inoltre, nei pazienti oncoematologici è decisamente più elevato il rischio di sviluppare una forma grave o critica dell’infezione da SARS-CoV-2 rispetto alla popolazione generale.
Per queste ragioni, una gestione adeguata del paziente oncoematologico deve comprendere sia il trattamento dell’infezione da SARS-CoV-2 che la prevenzione della stessa.
Terapia dell’infezione da SARS-CoV-2
Fra le terapie antivirali, allo stato attuale disponiamo di due farmaci: remdesivir e nirmatrelvir/ritonavir. L’utilizzo di molnupiravir è stato sospeso nel marzo 2023 da EMA e AIFA per la mancata dimostrazione di un chiaro beneficio clinico in termini di riduzione della mortalità e dei ricoveri ospedalieri.
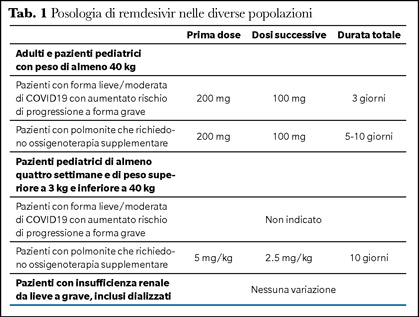 Remdesivir è un analogo nucleotidico attivo nei confronti di SARS-CoV-2. Remdesivir può essere utilizzato sia in pazienti con infezione da SARS-CoV-2 lieve o moderata con elevato rischio di progressione a forma grave sia in pazienti con polmonite con necessità di ossigenoterapia. Le diverse modalità di somministrazione sono mostrate nella tabella 1. La terapia deve essere avviata il più precocemente possibile dall’esordio dei sintomi e, in caso di infezione lieve o moderata, deve essere somministrata entro 7 giorni. Uno studio, che ha coinvolto pazienti non ospedalizzati con elevato rischio di progressione a forma grave, ha mostrato che la somministrazione di remdesivir per 3 giorni riduce dell’87% il rischio di ospedalizzazione a causa dell’infezione da SARS-CoV-2 (3). Nei pazienti con polmonite necessitanti ossigenoterapia, esclusa la ventilazione meccanica, remdesivir riduce la mortalità e la progressione della malattia con necessità di ventilazione meccanica (4). In questi pazienti il trattamento con remdesivir deve essere di almeno 5 giorni e può essere prolungato fino a 10.
Remdesivir è un analogo nucleotidico attivo nei confronti di SARS-CoV-2. Remdesivir può essere utilizzato sia in pazienti con infezione da SARS-CoV-2 lieve o moderata con elevato rischio di progressione a forma grave sia in pazienti con polmonite con necessità di ossigenoterapia. Le diverse modalità di somministrazione sono mostrate nella tabella 1. La terapia deve essere avviata il più precocemente possibile dall’esordio dei sintomi e, in caso di infezione lieve o moderata, deve essere somministrata entro 7 giorni. Uno studio, che ha coinvolto pazienti non ospedalizzati con elevato rischio di progressione a forma grave, ha mostrato che la somministrazione di remdesivir per 3 giorni riduce dell’87% il rischio di ospedalizzazione a causa dell’infezione da SARS-CoV-2 (3). Nei pazienti con polmonite necessitanti ossigenoterapia, esclusa la ventilazione meccanica, remdesivir riduce la mortalità e la progressione della malattia con necessità di ventilazione meccanica (4). In questi pazienti il trattamento con remdesivir deve essere di almeno 5 giorni e può essere prolungato fino a 10.
Nirmatrelvir/ritonavir è la combinazione di due inibitori delle proteasi in grado di bloccare la proteasi SARS-CoV-2
-3CL, enzima necessario al virus per la replicazione. È indicato per i pazienti con infezione da SARS-CoV-2 lieve o moderata con elevato rischio di progressione a forma grave; deve essere somministrato il più precocemente possibile ed entro i 5 giorni dall’esordio dei sintomi. In questi pazienti, nirmatrelvir/ritonavir è in grado di ridurre dell’89,1% il rischio di ospedalizzazione a causa di SARS-CoV-2 o morte a 28 giorni (5). Nirmatrelvir/ritonavir è il trattamento di scelta per i pazienti ambulatoriali con infezione sintomatica da SARS-CoV-2, ma è necessario prestare molta attenzione alle possibili, numerose, interazioni con altri farmaci, che possono causare effetti collaterali anche gravi. Il farmaco deve essere assunto al dosaggio di 300 mg di nirmatrelvir e 100 mg di ritonavir ogni 12 ore per 5 giorni. La posologia deve essere rimodulata in base alla funzionalità renale. Si segnala che l’assunzione di questo antivirale è stata associata ad aumentato rischio di rebound nelle prime settimane successive all’infezione, con possibile ripresa dei sintomi e nuova positività al test antigenico.
Fra le altre terapie dell’infezione da SARS-CoV-2, da segnalare è tocilizumab, anticorpo monoclonale diretto contro il recettore dell’interleuchina-6 umana. Tocilizumab ha indicazione nelle forme gravi di infezione da SARS-CoV-2, quali pazienti ricoverati in terapia intensiva da meno di 24-48 ore e che necessitano di ventilazione meccanica o ossigeno ad altri flussi oppure pazienti recentemente ospedalizzati in rapida progressione clinica con incremento del fabbisogno di ossigeno in presenza di elevati livelli di indici di flogosi. Deve essere somministrato al dosaggio di 8 mg/kg (fino ad un massimo di 800 mg), eventualmente da ripetere, previa rivalutazione clinica, a distanza di almeno 8 ore. Una meta-analisi di 27 studi randomizzati comprendenti oltre 10.000 pazienti ha evidenziato che la mortalità a 28 giorni è inferiore nei pazienti che hanno ricevuto tocilizumab rispetto ai pazienti a cui è stato somministrata la terapia standard o un placebo (6). L’utilizzo di questo farmaco nei pazienti oncoematologici deve essere tuttavia valutato attentamente, a causa del rischio di effetti avversi quali anemia, trombocitopenia e aumentata incidenza di infezioni opportunistiche. Per i pazienti che presentano una progressiva maggiore necessità di ossigeno, le linee guida raccomandano di aggiungere al desametasone, in alternativa a tocilizumab, baricitinib per via orale la cui posologia va adattata alla funzione renale (7).
Prevenzione dell’infezione da SARS-CoV-2
Nei pazienti fragili, quali sono i pazienti oncoematologici, la prevenzione dell’infezione da SARS-CoV-2 assume un ruolo fondamentale.
La vaccinazione è sicuramente la prima strategia da attuare per ridurre il rischio di eventi gravi legati all’infezione da SARS-CoV-2. Uno studio condotto negli Stati Uniti ha mostrato che la somministrazione di due vaccini a mRNA è in grado di prevenire le ospedalizzazioni nell’87% degli immunocompetenti e nel 60% degli immunocompromessi (8). Nei pazienti immunocompromessi è raccomandata la somministrazione di dosi addizionali rispetto allo schema previsto. Uno studio, condotto in pazienti oncoematologici dai 65 anni in su nel periodo compreso fra gennaio 2020 e giugno 2022, ha mostrato come la mortalità si sia progressivamente ridotta nel corso delle varie ondate e come la vaccinazione abbia impattato in modo significativo (p <0.001) sulla sopravvivenza a 90 giorni, con aumento progressivo nei pazienti che avevano ricevuto rispettivamente 0, 1, 2, 3 e 4 dosi (9). Tuttavia, mentre nei pazienti con tumori solidi si evidenziano alti tassi di sieroconversione dopo la vaccinazione, nei pazienti oncoematologici si è osservata una ridotta immunogenicità, sia a causa della patologia di base sia a causa delle terapie immunomodulanti in corso.
Un recente studio ha comparato il tasso di ricoveri, ricoveri in terapia intensiva (ICU) e decessi correlati al COVID-19 in era Omicron (01/01/2022-31/12/2022) in differenti gruppi di immunocompromessi verso la popolazione generale. Complessivamente, gli individui immunocompromessi rappresentavano il 3,9% della popolazione dello studio ma il 22% (4585/20.910) dei ricoveri per COVID-19, il 28% (125/440) dei ricoveri in terapia intensiva per COVID-19 e il 24% (1145/4810) dei decessi per COVID-19 nel 2022. Limitando lo studio a chi era stato vaccinato con ≥3 dosi di vaccino COVID-19 (~84% di immunocompromessi e il 51% della popolazione generale), tutti i gruppi immunocompromessi sono rimasti a aumentato rischio di esiti gravi da COVID-19, con rapporti del tasso di incidenza aggiustato (aIRR) per l'ospedalizzazione compreso tra 1,3 e 13,1. A più alto rischio di ospedalizzazione per COVID-19 sono risultati gli individui con: trapianto di organi solidi (aIRR 13,1, intervallo di confidenza al 95% [IC 95%] 11,2-15,3), immunodeficienza primaria da moderata a grave (aIRR 9,7, IC 95% 6,3-14,9), trapianto di cellule staminali (aIRR 11,0, IC 95% 6,8-17,6) e recente trattamento per neoplasie ematologiche (aIRR 10.6, 95% CI 9.5–11.9). I risultati sono stati simili sia per quanto riguarda il ricovero in unità di terapia intensiva per COVID-19 che per i decessi (10). Le persone immunocompromesse continuano a essere colpite in modo sproporzionato dal COVID-19 e hanno urgente necessità di ulteriori misure preventive oltre agli attuali programmi di vaccinazione. In questo particolare tipo di paziente, può essere dunque presa in considerazione l’immunizzazione passiva, attraverso la somministrazione di anticorpi monoclonali, come tixagevimab-cilgavimab.
Tixagevimab-cilgavimab è costituito da due anticorpi monoclonali derivati da anticorpi isolati dalle cellule B ottenute da pazienti con infezione da SARS-CoV-2, in grado di legare due diverse regioni della proteina spike di SARS-CoV-2, impedendo quindi al virus di penetrare nelle cellule dell’organismo. Il farmaco ha un’emivita di circa 90 giorni ed è rilevabile nel siero per almeno 9 mesi (11). Tixagevimab-cilgavimab ha mostrato di ridurre l’incidenza di infezioni sintomatiche da SARS-CoV-2 e gli studi di farmacocinetica indicano che una singola somministrazione è in grado di fornire protezione contro SARS-CoV-2 per i 6 mesi successivi all’infusione.
Tixagevimab-cilgavimab, somministrato attraverso due iniezioni intramuscolari, è indicato come profilassi pre-esposizione nei pazienti ad alto rischio di sviluppare una forma grave di infezione da SARS-CoV-2, fra cui i pazienti con patologia oncoematologica in fase attiva e pazienti che hanno ricevuto nell’ultimo anno terapie che comportano deplezione dei linfociti B (ad esempio rituximab) (12).
Nonostante le caratteristiche di tixagevimab-cilgavimab lo rendano una buona opzione per la profilassi pre-esposizione, è necessario considerare la continua evoluzione di SARS-CoV-2 e l’attuale diffusione di diverse varianti, che possono rendere questi anticorpi monoclonali inefficaci. Nei confronti delle sottovarianti di Omicron, in particolare, tixagevimab-cilgavimab ha mostrato una ridotta o nessuna attività in vitro, e per tale ragione nel marzo 2023 la Food and Drug Administration ne ha revocato l’autorizzazione negli USA. In Europa e in Italia il farmaco al momento è ancora autorizzato solo per la profilassi pre-esposizione; in realtà non è noto il correlato in vitro/in vivo e, in assenza di alternative, viene ancora utilizzato soprattutto nei pazienti oncoematologici. È al momento in corso uno studio registrativo di un nuovo monoclonale (AZD3152) con una potente attività neutralizzante nei confronti anche delle varianti emergenti, tuttavia il suo utilizzo andrà valutato in funzione delle varianti in circolazione al momento della sua commercializzazione (13).
 Conclusioni
Conclusioni
Sebbene disponiamo oggi di potenti antivirali per la terapia dell’infezione da SARS-CoV-2 e i vaccini possano essere sufficienti a salvaguardare la maggior parte delle persone immunocompetenti contro le forme gravi di COVID-19 (Tabella 2), il rischio per i soggetti immunocompromessi sottolinea l'urgente necessità di misure preventive supplementari contro COVID-19 in questa popolazione particolarmente vulnerabile.
- Pagano L, Salmanton-García J, Marchesi F, et al. COVID-19 infection in adult patients with hematological malignancies: a European Hematology Association Survey (EPICOVIDEHA). J Hematol Oncol. 2021;14(1):168.
- Passamonti F, Cattaneo C, Arcaini L, et al. Clinical characteristics and risk factors associated with COVID-19 severity in patients with haematological malignancies in Italy: a retrospective, multicentre, cohort study. Lancet Haematol. 2020;7(10):e737-e745.
- Gottlieb RL, Vaca CE, Paredes R, et al. Early remdesivir to prevent progression to severe Covid-19 in outpatients. N Engl J Med. 2022;386:305–15.
- Amstutz A, Speich B, Mentré F, et al. Effects of remdesivir in patients hospitalised with COVID-19: a systematic review and individual patient data meta-analysis of randomised controlled trials. Lancet Respir Med. 2023;11(8):e77.
- Hammond J, Leister-Tebbe H, Gardner A, et al.; EPIC-HR Investigators. Oral Nirmatrelvir for High-Risk, Nonhospitalized Adults with Covid-19. N Engl J Med. 2022;386(15):1397-1408.
- WHO Rapid Evidence Appraisal for COVID-19 Therapies (REACT) Working Group; Shankar-Hari M, Vale CL, et al. Association Between Administration of IL-6 Antagonists and Mortality Among Patients Hospitalized for COVID-19: A Meta-analysis. JAMA. 2021;326(6):499-518.
- RECOVERY Collaborative Group. Baricitinib in patients admitted to hospital with COVID-19 (RECOVERY): a randomised, controlled, open-label, platform trial and updated meta-analysis. Lancet. 2022;400(10349):359-368.
- Tenforde MW, Patel MM, Ginde AA, et al. Effectiveness of Severe Acute Respiratory Syndrome Coronavirus 2 Messenger RNA Vaccines for Preventing Coronavirus Disease 2019 Hospitalizations in the United States. Clin Infect Dis. 2022;74(9):1515-1524.
- Rossi G, Salmanton-García J, Cattaneo C, et al. Age, Successive Waves, Immunization, and Mortality in Elderly COVID-19 Haematological Patients: EPICOVIDEHA Findings. Int J Infect Dis. 2023:S1201-9712(23)00749-X.
- Evans RA, Dube S, Lu Y, et al. Impact of COVID-19 on immunocompromised populations during the Omicron era: insights from the observational population-based INFORM study. In press-corrected proof. Lancet Reg Health Eur. 2023. DOI:https://doi.org/10.1016/j.lanepe.2023.100747
- Levin MJ, Ustianowski A, De Wit S, et al. Intramuscular AZD7442 (Tixagevimab-Cilgavimab) for Prevention of Covid-19. N Engl J Med. 2022;386(23):2188-2200.
- Marchesi F, Salmanton-García J, Buquicchio C, et al. Passive pre-exposure immunization by tixagevimab/cilgavimab in patients with hematological malignancy and COVID-19: matched-paired analysis in the EPICOVIDEHA registry. J Hematol Oncol. 2023;16(1):32.
- Joseph R. Francica, Yingyun Cai, Seme Diallo, et al. The SARS-CoV-2 Monoclonal Antibody AZD3152 Potently Neutralizes Historical and Emerging Variants and is Being Developed for the Prevention and Treatment of COVID-19 in High-Risk Individuals. Poster 1355, ID Week 2023.






