La salute delle persone transgender ha ricevuto in questi anni crescenti attenzioni da parte della comunità scientifica, decuplicando in 10 anni le già numerose pubblicazioni su questo tema, riguardo al quale è utile fare alcune precisazioni semantiche.
Lʼimportanza della terminologia
L’identità di genere è il senso di appartenenza della persona al genere maschile, femminile, a nessun genere o a un misto dei due. Il termine transgender è un aggettivo che indica persone la cui identità di genere non si allinea con il sesso biologico registrato alla nascita. Gli uomini transgender hanno una identità di genere maschile e sono stati registrati come femmine alla nascita; le donne transgender hanno una identità di genere femminile e sono state registrate maschi alla nascita. Le persone di genere non binario possono non identificarsi né con il genere maschile né con quello femminile oppure avere caratteristiche dei due.
Gli sforzi per allineare le caratteristiche fisiche o di espressione di genere rientrano nel concetto di transizione o affermazione di genere. La disforia di genere è una diagnosi che riguarda la salute mentale e che descrive il disagio percepito da alcune persone in cui il sesso biologico non si allinea con l’identità di genere: non tutte le persone transgender soffrono di disforia di genere. Tuttavia, una diagnosi di disforia di genere è richiesta in Italia per l’accesso alle terapie ormonali rimborsate dal sistema sanitario nazionale (Determina AIFA del 23 settembre 2020). La tendenza attuale di chi si occupa di salute delle persone transgender è di usare il termine incongruenza di genere, perché non impone l’elemento di disagio e sofferenza della disforia di genere, ma solleva ugualmente l’attenzione sul bisogno di poter conformare le caratteristiche esteriori alla propria identità di genere (1).
L’enfasi sull’importanza di un uso corretto della terminologia non è pedanteria accademica. Uno dei limiti più grandi ad avere dati affidabili sulla prevalenza e sui bisogni di salute delle persone transgender è proprio l’assenza di una codifica corretta dell’identità di genere nella documentazione clinica. L’affidarsi a categorie binarie non consente di cogliere adeguatamente la diversità umana (2).
La prevalenza della popolazione transgender è stimata attorno allo 0.5% della popolazione mondiale, con ampia variabilità geografica (3). Uno degli elementi più critici emersi da survey su vasta scala è la difficoltà di accesso ai servizi sanitari, sia per condizioni socioeconomiche sfavorevoli che per timore di stigma e discriminazione, con conseguenti più alti tassi di abuso di sostanze, infezioni sessualmente trasmesse (HIV, sifilide), problemi di salute mentale, violenza subita.
In Italia i dati sulla salute delle persone transgender sono frammentati e difficili da raccogliere. Infotrans.it è il portale istituzionale, nato dalla collaborazione tra l’Istituto Superiore di Sanità (ISS) e l’Ufficio Nazionale Antidiscriminazioni Razziali (UNAR), dedicato al benessere e alla salute delle persone transgender. Fornisce informazioni sui centri sanitari in tutta Italia che trattano tematiche specifiche dell’affermazione di genere, sia medica che chirurgica, e la rete delle associazioni del terzo settore che fanno da supporto (la community). C’è una sezione dedicata a tematiche legali e a buone pratiche in ambito sanitario e lavorativo. È un primo passo importante per la diffusione di una cultura medica inclusiva e attenta alle tematiche dell’affermazione di genere nelle sue sfaccettature sociale, psicologica, medica, legale.
Affermazione di genere, stigma e barriere all’accesso alle cure
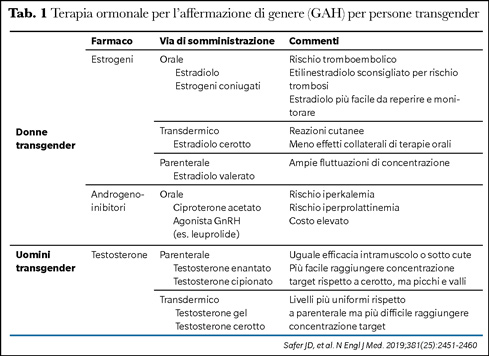 La terapia ormonale è spesso usata per superare l’incongruenza di genere (Tabella 1). Esistono precisi criteri per la prescrizione e linee guida dedicate sia delle società di endocrinologia, sia della World Professional Association for Transgender Health (WPATH) (4).
La terapia ormonale è spesso usata per superare l’incongruenza di genere (Tabella 1). Esistono precisi criteri per la prescrizione e linee guida dedicate sia delle società di endocrinologia, sia della World Professional Association for Transgender Health (WPATH) (4).
In generale, all’inizio della pubertà, è possibile utilizzare un agonista dell’ormone di rilascio della gonadotropina (GnRH) per ritardare la pubertà, fermare temporaneamente lo sviluppo dei caratteri sessuali secondari, e in questo modo ampliare la finestra temporale per la piena consapevolezza della propria identità di genere (5). L’uso della terapia ormonale per l’affermazione di genere (GAH – Gender affirming hormones) durante l’adolescenza è dibattuto. Di recente, uno studio prospettico longitudinale sulle conseguenze dell’uso di GAH in un’ampia coorte di adolescenti transgender ha evidenziato un miglioramento sia della congruenza fisica che della salute (6).
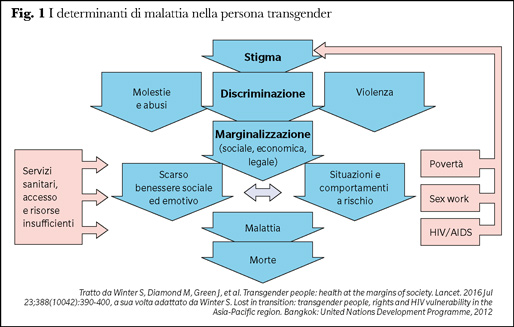
Malgrado l’emergere di dati sempre più solidi della validità della GAH già in adolescenza, specie se affiancate a un supporto psicologico, l’accesso a questi trattamenti rimane difficile ed eterogeneo. Sono pochi i centri specializzati, e vi sono barriere all’accesso da determinanti sociali, come lo status di immigrato irregolare, le condizioni socioeconomiche svantaggiate, l’esclusione sociale che si associa al sex work, lo stigma e la discriminazione spesso legate alla condizione stessa di persona transgender (Figura 1). Questo porta a ricorrere al fai da te, sia per la terapia ormonale (frequente l’uso di EVRA, cerotto transdermico estroprogestinico anticoncezionale, largamente utilizzato come GAH, non compreso tra le terapie rimborsate secondo la determina AIFA), che per la chirurgia estetica, con pratiche avventate (infiltrazioni di silicone liquido sulle natiche e sugli arti inferiori, con rischio di infezione su materiale protesico non rimovibile).
 Persone transgender e infezione da HIV
Persone transgender e infezione da HIV
L’infezione da HIV colpisce la popolazione transgender con un’alta prevalenza. Una recente revisione della letteratura si attesta su una stima attorno al 20% (7). Le ragioni sono molteplici e interconnesse: lo stigma, la discriminazione, l’esclusione sociale determinano spesso percorsi obbligati che passano dal lavoro sessuale. La poca consapevolezza e le barriere di accesso ai servizi sanitari ritardano la diagnosi, con conseguenze negative sulla salute personale (progressione a AIDS) e collettiva (aumentato rischio di perpetrare inconsapevolmente la trasmissione di HIV). Esiste una discreta branca di ricerca in questo campo, con modellizzazioni in diversi contesti geografici (8). In generale, l’accesso precoce al test e alle cure è l’elemento chiave per fronteggiare questa grave deriva, ma si scontra con la difficoltà di intercettare l’utenza delle sex worker transgender, che vivono spesso in condizioni di grave marginalità sociale e talvolta faticano ad accedere ai servizi per via della condizione di illegalità amministrativa.
Una partnership tra una struttura pubblica e una associazione no profit, tramite un’équipe multidisciplinare che ha incluso un’educatrice peer, ha promosso attività di outreach nei territori di Milano e Monza con test rapido in strada e successivo linkage to care (9). Questa esperienza ha dimostrato un’alta accettabilità dell’intervento, l’emersione di nuove diagnosi di HIV misconosciute, e una prevalenza di HIV del 25%. Con questa iniziativa, è stato sperimentato inoltre un modello di intervento innovativo ed efficace per intercettare l’utenza delle sex worker transgender, e ha costituito la base di partenza per proporre altri interventi di prevenzione come la profilassi pre-esposizione (PrEP), per cui tutta la popolazione contattata presenta l’indicazione.
Gli sviluppi della PrEP, con i dati favorevoli della formulazione long-acting di cabotegravir a somministrazione intramuscolare (10), hanno una enorme potenzialità di applicazione su questa popolazione, con possibili ricadute benefiche sia individuali che di sanità pubblica in termini di riduzione di circolazione di HIV anche nella popolazione maschile eterosessuale che consuma sesso a pagamento.
In conclusione, la gestione dell’infezione da HIV e della sua prevenzione nella popolazione transgender presenta sfide peculiari che vanno affrontate con un’attenzione specifica, che deve comprendere l’utilizzo di una terminologia rispettosa e inclusiva, un sistema di servizi sanitari accogliente e che favorisca l’accesso alle cure rimuovendo le barriere burocratico-amministrative, una cultura sanitaria attenta ai bisogni di salute specifici come la terapia ormonale per l’affermazione di genere, ma anche servizi di prevenzione con test point-of-care, percorsi di accesso fast-track, supporto psicologico e psichiatrico, supporto legale, attenzione e supporto in caso di violenza subita, in un’ottica di rispetto dei diritti umani.
- Safer JD, Tangpricha V. Care of Transgender Persons. N Engl J Med. 2019;381(25):2451-2460.
- Baker KE, Streed CG Jr, Durso LE. Ensuring That LGBTQI+ People Count - Collecting Data on Sexual Orientation, Gender Identity, and Intersex Status. N Engl J Med. 2021;384(13):1184-1186.
- Reisner SL, Poteat T, Keatley J, et al. Global health burden and needs of transgender populations: a review. Lancet. 2016;388(10042):412-436.
- E. Coleman, A. E. Radix, W. P. Bouman, et al. Standards of Care for the Health of Transgender and Gender Diverse People, Version 8, International Journal of Transgender Health, 2022;23:sup1, S1-S259.
- Mahfouda S, Moore JK, Siafarikas A, et al. Puberty suppression in transgender children and adolescents. Lancet Diabetes Endocrinol. 2017;5(10):816-826.
- Chen D, Berona J, Chan YM, et al. Psychosocial Functioning in Transgender Youth after 2 Years of Hormones. N Engl J Med. 2023;388(3):240-250.
- Baral SD, Poteat T, Strömdahl S, et al. Worldwide burden of HIV in transgender women: a systematic review and meta-analysis. Lancet Infect Dis. 2013;13(3):214-22.
- Poteat T, Wirtz AL, Radix A, et al. HIV risk and preventive interventions in transgender women sex workers. Lancet. 2015;385(9964):274-86
- Lapadula G, Soria A, Modesti M, et al. Behavioural survey and street-based HIV and HCV rapid testing programme among transgender sex workers. Sex Transm Infect. 2023;99(1):41-46.
- Marzinke MA, Hanscom B, Wang Z, et al. Efficacy, safety, tolerability, and pharmacokinetics of long-acting injectable cabotegravir for HIV pre-exposure prophylaxis in transgender women: a secondary analysis of the HPTN 083 trial. Lancet HIV. 2023 Sep 29:S2352-3018(23)00200-X.






