La terapia antiretrovirale (ART) ha rivoluzionato il decorso dell'infezione da HIV, riducendone progressivamente la mortalità e migliorando la qualità della vita delle persone che convivono con HIV (PLWH).
Tuttavia, l'emergere delle resistenze ai farmaci ha sollevato negli anni diverse preoccupazioni poiché rappresenta un fattore di rischio determinante nell’indurre fallimento virologico. A tal proposito, le linee guida internazionali sono concordi nel prediligere un trattamento antiretrovirale personalizzato basato sull’esito del test di resistenza genotipica (genotypic resistance testing, GRT) effettuato in corso di rebound virale e nel considerare l’utilizzo di nuovi farmaci, come ad esempio ibalizumab (IBA) e fostemsavir (FTR), in coloro che presentano opzioni terapeutiche limitate (1).
Il rischio della pan-resistenza
La prevalenza della farmacoresistenza a tre e quattro classi di farmaci è stata stimata intorno al 5-10% in Europa e inferiore al 3% in Nord America e si associa ad un alto tasso di morbilità e mortalità; inoltre, seppur la pan-resistenza a HIV, definita come la ridotta suscettibilità a cinque classi antiretrovirali [inclusi gli inibitori nucleosidici della trascrittasi inversa (NRTI), gli inibitori non nucleosidici della trascrittasi inversa (NNRTI), gli inibitori della proteasi (PI) e gli inibitori delle integrasi (INSTI)], risulti ancora aneddotica, si teme che possa diventare un problema rilevante sia per la gestione dell’infezione da HIV nel singolo individuo sia nel contesto della salute pubblica (2, 3). A supporto di questo, Volpe et al. nel 2015 hanno descritto il caso di un uomo di 40 anni ricoverato per sindrome simil-influenzale e con test di screening per HIV inizialmente negativo, che a distanza di 6 mesi presentava test anticorpale di controllo positivo per HIV-1 e resistenza genotipica e/o fenotipica a diversi farmaci appartenenti alle cinque classi (NRTI, NNRTI, PI, INSTI e inibitori della fusione) (4).
Puertas et al. nel 2020 hanno descritto il primo caso di resistenza estesa a cinque classi di antiretrovirali orali, inclusi gli INSTI di seconda generazione dolutegravir e bictegravir, in un uomo con diagnosi di infezione da HIV-1 risalente al 1989 e lunga storia di mancata risposta virologica a molteplici regimi di trattamento (5).
In entrambi i casi descritti, la soppressione virologica è stata ottenuta successivamente ad una accurata analisi del profilo di resistenza genotipico e fenotipico e costruendo regimi terapeutici personalizzati che si discostano in particolare modo dai regimi di prima linea che sarebbero stati raccomandati nel primo caso di PLWH naive al trattamento, sottolineando ancora una volta l’utilità di effettuare i GRT al momento della diagnosi per mirare alla terapia altamente personalizzata ed efficace.
Per affrontare le difficoltà legate al management dei PLWH con virus farmacoresistente, negli ultimi anni è diventata più urgente la necessità di sviluppare farmaci con nuovi meccanismi d'azione, tra cui fostemsavir, un inibitore dell'attachment, lenacapavir, un inibitore del capside, islatravir, un inibitore nucleosidico della traslocazione della trascrittasi inversa e ibalizumab, un anticorpo monoclonale umanizzato anti-CD4+ che blocca l'ingresso di HIV legandosi ai recettori CD4+ dei linfociti T.
La casistica
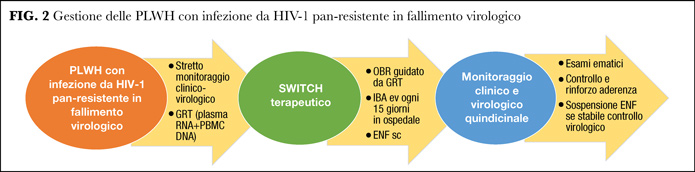
Al fine di approfondire nella pratica clinica il concetto di pan-resistenza in HIV, riportiamo di seguito la recente esperienza del nostro centro di Malattie Infettive dell'IRCCS Ospedale San Raffaele (6). I tre casi clinici descritti hanno in comune la stessa strategia terapeutica, che si basa sulla valutazione approfondita di tutti i GRT disponibili sia su HIV-RNA plasmatico sia su HIV-DNA di cellule mononucleate periferiche (peripheral blood mononuclear cells, PBMC) per ottenere un regime di base ottimizzato (optimized background regimen, OBR) che combini l’attività antiretrovirale residua di antiretrovirali selezionati e la somministrazione di un farmaco con nuovo meccanismo di azione, nei nostri casi IBA somministrato per via sistemica ogni quindici giorni in regime di day hospital.
Alla baseline, definita come inizio del nuovo regime terapeutico OBR + IBA, i tre PLWH condividevano una storia di infezione da HIV-1 di lunga data, acquisita in età adulta e trattata a partire dal 1986 e dal 1995 in due casi, trasmessa per via materno-fetale nel 1996 e in trattamento dal 1997 nel terzo caso. In tutti e tre i casi la storia clinica era stata caratterizzata da gravi infezioni opportunistiche secondarie ad un basso livello di linfociti CD4+ e da viremie persistentemente positive, tuttavia con una condizione di buona stabilità clinica e assenza di complicanze negli anni più recenti.
Il controllo virologico
I tre casi descritti con infezione da HIV pan-resistente hanno raggiunto il controllo virologico dopo aver introdotto IBA, impiegato nuovamente enfuvirtide (ENF) e ricevuto un OBR basato su tutte le mutazioni riscontrate nei GRT a nostra disposizione. Inoltre, durante il periodo di osservazione è stato osservato un lieve aumento della conta delle cellule CD4+ e nessuno di loro ha sviluppato infezioni opportunistiche.
La terapia con IBA prevede un’infusione per via endovenosa ogni due settimane in regime ospedaliero; questa strategia ha contribuito a migliorare in modo sostanziale l'aderenza all’ART nella nostra casistica ed è stata proseguita senza interruzione anche durante la pandemia di COVID-19. L’unico evento avverso emerso nei casi qui riportati è stato il discomfort locale in sede di iniezione sottocutanea di ENF; tuttavia, esso non ha limitato l’aderenza complessiva alla terapia, e la sospensione di ENF, una volta raggiunta la stabile soppressione virologica, non ha influito sull’efficacia complessiva del trattamento.
Nonostante la farmacoresistenza documentata a tutte le classi antiretrovirali approvate e il fallimento in corso di terapia con FTR con riscontro di ridotta sensibilità a temsavir, i tre PLWH hanno mantenuto una carica virale stabilmente inferiore alle 100 copie/mL e prevalentemente inferiore alle 50 copie/mL in un caso (Figura 1) e nei due restanti casi rispettivamente stabilmente inferiore alle 1.000 copie/mL e prevalentemente inferiore alle 50 copie/mL.
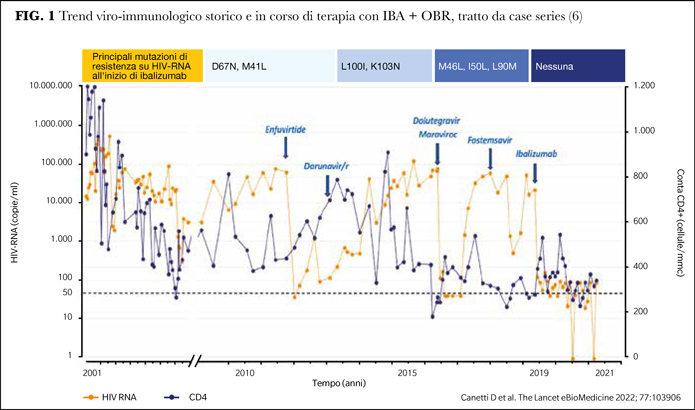
Ad oggi, le cause di fallimento virologico nei PLWH in trattamento con FTR necessitano di ulteriori analisi; nello studio BRIGHTE era stato evidenziato che il fallimento terapeutico fosse dovuto a sostituzioni della gp120 precedentemente associate a una ridotta suscettibilità fenotipica a temsavir, il composto attivo derivato da FTR (7). Tuttavia, poiché tali sostituzioni amminoacidiche non alterano il meccanismo d'azione dei farmaci che interferiscono con l'ingresso di HIV, l'uso sequenziale di diversi inibitori dell'entry, nel nostro caso di FTR e poi di IBA, non ha compromesso l'efficacia di IBA.
Strategia terapeutica guidata dai GRT
L'approccio descritto include il recycling di ENF, farmaco che ha dimostrato di avere potenziale attività residua in PLWH già esposti e falliti allo stesso principio attivo, qualora si trovino nell’impossibilità di costruire un regime con almeno tre farmaci attivi, e di migliorarne la sopravvivenza in modo statisticamente significativo (8). Altri vantaggi di combinare ENF ed IBA anche solo per un breve periodo si basano sia sull'attività sinergica delle due molecole riscontrata in vitro sia sulla mancanza di una resistenza crociata tra i componenti (9).
In conclusione, intraprendere una strategia terapeutica guidata dai GRT per le persone che vivono con un'infezione da HIV-1 pan-resistente è possibile ed efficace nella pratica clinica. La combinazione del recycling di ENF, dell’introduzione di un nuovo farmaco che non riporta alcuna resistenza crociata nei confronti degli antiretrovirali disponibili, di un attento monitoraggio clinico e virologico favorito dalla somministrazione ospedaliera di IBA ogni due settimane, e di contatti e reminder più frequenti in caso di difficile aderenza al trattamento, si sono rivelati complessivamente un punto di svolta nel raggiungimento del controllo virologico in PLWH sottoposti a molteplici regimi terapeutici negli ultimi 20-30 anni e noti per ripetuti fallimenti virologici (Figura 2).
- European AIDS Clinical Society Guidelines for treatment of people living with HIV. EACS Guidelines version 10.1, October 2020. https://www.eacsociety.org/files/guidelines-10.1_30032021_1.pdf
- Lombardi F, Giacomelli A, Armenia D, et al. Prevalence and factors associated with HIV-1 multi-drug resistance over the past two decades in the Italian ARCA database. Int J Antimicrob Agents. 2020; 28:106252.
- Galli L, Parisi MR, Poli A, et al. Burden of disease in PWH harboring a multidrug-resistant virus: data from the PRESTIGIO registry. Open Forum Infect Dis. 2020; 7:ofaa456.
- Volpe JM, Ward DJ, Napolitano L, et al. Five antiretroviral drug class-resistant HIV-1 in a treatment-naive patient successfully suppressed with optimized antiretroviral drug selection. J Int Assoc Provid AIDS Care. 2015; 14(5):398-401.
- Puertas MC, Ploumidis G, Ploumidis M, et al. Pan-resistant HIV-1 emergence in the era of integrase strand-transfer inhibitors: a case report. Lancet Microbe. 2020; 1:e130-e135.
- Canetti D, Muccini C, Spagnuolo V, et al. Achieving virological control in pan-resistant HIV-1 infection: A case series. EBioMedicine. 2022; 77:103906.
- Lataillade M, Lalezari JP, Kozal M, et al. Safety and efficacy of the HIV-1 attachment inhibitor prodrug fostemsavir in heavily treatment-experienced individuals: week 96 results of the phase 3 BRIGHTE study. Lancet HIV. 2020; 7:e740-e751.
- Cossarini F, Galli L, Sagnelli C, et al. Survival of HIV-1 infected multidrug-resistant patients recycling enfuvirtide after a previous failure. J Acquir Immune Defic Syndr. 2009; 51:179-184.
- Rose R, Gartland M, Li Z, et al. Clinical evidence for a lack of cross-resistance between temsavir and ibalizumab or maraviroc. AIDS. 2022; 36(1):11-18.






